Ревматизм у детей – это системное воспалительное заболевание, поражающее соединительные ткани и суставы, а также негативно влияющие на внутренние органы. Развивается болезнь на фоне поражения стрептококком группы А, преимущественно в возрасте 7-15 лет. Симптомы ревматизма частично совпадают с артритом у детей, причин развития которого намного больше.

Какова природа развития ревматизма в детском возрасте, как он проявляется и какие методы борьбы с ним являются наиболее эффективными?
Причины ревматизма у детей
Спровоцировать развитие ревматизма у детей может перенесенная тяжелая форма стрептококковой инфекции. Как правило, это отит, тонзиллит, синусит или назофарингит. Патогенный микроорганизм может проникать в организм воздушно-капельным путем при контакте с носителем инфекции.
Однако, не у всех детей, перенесших инфекцию, диагностируется ревматизм. Риск развития недуга очень высок у больных, которым не была своевременно и правильно назначена антибактериальная терапия. В особой группе риска находятся дети с иммунодефицитом или сниженными защитным силами на фоне частых простудных и инфекционных болезней, проведения химио- или лучевой терапии.
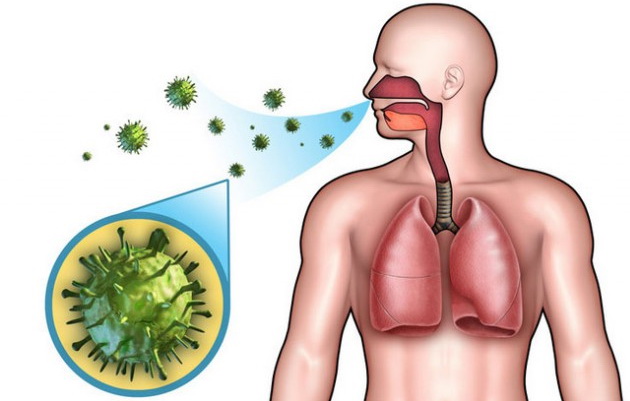
Факторы, повышающие риск развития ревматизма у детей:
Признаки ревматизма у детей
Клиническая картина зависит от формы течения болезни.
Суставный ревматизм характеризуется поражением суставов. Проявляется через несколько недель после перенесенной инфекции. Общие симптомы: слабость, высокая температура тела, боль и ломота в суставах, порой наблюдается их припухлость и снижение амплитуды движения. Страдают преимущественно крупные суставы – локтевые, плечевые и коленные.
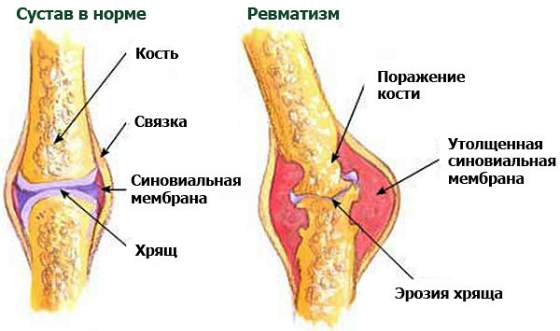
Сердечная форма характеризуется поражением сердца. Ребенок жалуется на повышенную усталость после минимальных физических нагрузок и слабость, учащенное сердцебиение и одышку. Кожные покровы становятся бледными, порой наблюдается их синюшность. При инструментальном исследовании выявляются шумы в сердце и ярко выраженные изменения сердечного ритма на кардиограмме.
Ревматизм может спровоцировать развитие миокардита, эндокардита или перикардита. При этом самочувствие и состояние ребенка обостряется, он испытывает слабость, быструю утомляемость и постоянную одышку. Наблюдается цианоз носогубного треугольника и пальцев. Такое состояние приводит к сердечно-сосудистой недостаточности и инвалидности.
Нервная форма ревматизма проявляется тиками глаз и рук, изменением походки, нарушением почерка, ухудшением памяти и внимания. У ребенка наблюдается мышечная атрофия и слабость, рассеянность и чрезмерная медлительность. Нарушается психоэмоциональное состояние: больной становится плаксивым, капризным и раздражительным. Такая форма крайне опасна, поскольку может вызвать развитие паралича, поэтому при появлении первых симптомов следует незамедлительно обратиться к специалисту.
Как вылечить ревматизм у ребенка
При выявлении тревожных симптомов необходимо показать ребенка ревматологу. На первом приеме врач проводит опрос о недавно перенесенных заболеваниях, наличии наследственной предрасположенности и уточняет анамнез жизни пациента. Затем проводится физикальный осмотр: измерение температуры тела, артериального давления, частоты пульса и прослушивание сердцебиения. Врач оценивает состояние суставов – их подвижность, болезненность и определяет наличие припухлости.
Лабораторные тесты: общий и биохимический анализы крови. Тревожным сигналом является появление С-реактивного белка, антистрептококковых антител, повышение лейкоцитов и высокая скорость оседания эритроцитов. Инструментальные методы диагностики: ЭКГ, эхокардиография и рентген суставов.
После постановки диагноза назначается лечение. Как правило, оно включает три этапа: пребывание в стационаре, реабилитацию в специализированном санатории и диспансерное наблюдение за больным.
На первом этапе лечения ребенку прописан постельный режим со строгим ограничением двигательной активности на 1 месяц. Дабы избежать застойных явлений в легких и развития пневмонии рекомендуется выполнять дыхательную гимнастику (надувать воздушный шар). После улучшения ситуации и стабилизации состояния ребенку разрешается самостоятельно вставать, посещать туалет и столовую.
Медикаментозная терапия включает прием нестероидных противовоспалительных препаратов (Вольтарен, Бутадион, Индомецин), антибиотиков пенициллинового ряда, иммунносупрессивных и антигистаминных средств. В некоторых случаях прописываются мочегонные медикаменты и лекарства, нормализующие работу сердечной мышцы.
Детям с ревматизмом показано проведение физиотерапевтических процедур: ЛФК (после отмены постельного режима), грязелечение, электрофорез и др.
После стабилизации состояния ребенок выписывается из стационара и направляется на санаторно-курортное лечение, где продолжается назначенная терапия. После возвращения домой пациент берется под диспансерный контроль, чтобы избежать или своевременно выявить рецидив болезни.

Важной составляющей лечения выступает диета. Рацион ребенка должен включать высокобелковые продукты (мясо, рыбу, кисломолочную продукцию), свежие фрукты, овощи и зелень. При этом следует снизить количество поступаемых углеводов, ограничив употребление сдобы, сладостей, а также продуктов, способствующих развитию аллергической реакции.
Ревматизм у детей может привести к развитию серьезных осложнений, поэтому важно своевременно обращаться к врачу при появлении тревожных признаков и выполнять все его рекомендации. Для профилактики недуга следует своевременно лечить инфекционные болезни, следить за правильным питанием ребенка и обеспечивать его достаточную физическую активность.